Inhoud
- Wat is de ziekte van Basedow?
- Foto's voor en na de ziekte van Graves
- Oorzaken van de ziekte van Basedow bij volwassenen
- Wie heeft meer kans om de ziekte van Graves te krijgen?
- Symptomen van de ziekte van Basedow bij volwassenen
- Behandeling van de ziekte van Basedow bij volwassenen
- Preventie van de ziekte van Basedow bij volwassenen thuis
- Populaire vragen en antwoorden
De schildklier is een relatief klein orgaan van het endocriene systeem dat zich onder de huid aan de voorkant van de nek bevindt. Zijn belangrijkste taak is de afgifte van schildklierhormonen die het basismetabolisme reguleren (de afgifte van energie voor de vitale activiteit van cellen en weefsels). Als de klier om verschillende redenen actiever begint te werken dan normaal, kan dit bij volwassenen leiden tot de ziekte van Graves.
Deze naam is van oudsher gebleven sinds de dagen van de Sovjet-geneeskunde en wordt nu als achterhaald beschouwd. In internationale literatuur en klinische richtlijnen wordt de naam hyperthyreoïdie of de ziekte van Graves gebruikt. Andere namen die in verschillende landen worden gebruikt, zijn onder meer deze synoniemen:
- exophthalmische struma;
- Hyperthyreoïdie van Graves;
- de ziekte van Parry;
- giftige diffuse struma.
Daarnaast is er ook een interne verdeling van de ziekte van Graves, afhankelijk van de overheersing van bepaalde symptomen:
- dermopathie (wanneer de huid vooral wordt aangetast);
- osteopathie (skeletproblemen);
- oftalmopathie (voornamelijk oogsymptomen).
Wat is de ziekte van Basedow?
De ziekte van Graves of Graves-thyreoïditis is een ziekte die de schildklier aantast, evenals de huid en ogen.
De schildklier is een orgaan dat deel uitmaakt van het endocriene systeem, een netwerk van endocriene klieren en weefsels die hormonen afscheiden die chemische processen reguleren (metabolisme).
Hormonen beïnvloeden de vitale functies van het lichaam en reguleren ook de hartslag, lichaamstemperatuur en bloeddruk. Hormonen komen direct in de bloedbaan terecht, van waaruit ze naar verschillende delen van het lichaam reizen.
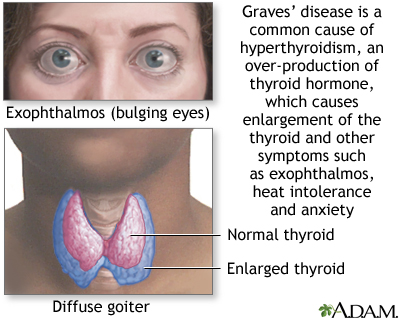
De ziekte van Graves wordt gekenmerkt door abnormale vergroting van de schildklier (struma genoemd) en verhoogde secretie van schildklierhormoon (hyperthyreoïdie). Schildklierhormonen zijn betrokken bij veel verschillende lichaamssystemen en als gevolg daarvan kunnen de specifieke symptomen en tekenen van de ziekte van Graves sterk variëren bij mensen van verschillende geslachten en leeftijden. Veel voorkomende symptomen zijn onder meer onbedoeld gewichtsverlies, abnormale warmte-intolerantie met overvloedig zweten, spierzwakte, vermoeidheid en uitpuilende oogbol. De ziekte van Graves is inherent een auto-immuunziekte.
Foto's voor en na de ziekte van Graves
Oorzaken van de ziekte van Basedow bij volwassenen
De ziekte van Graves wordt beschouwd als een auto-immuunziekte, maar andere factoren, waaronder genetische, omgevings- of omgevingsfactoren, kunnen bijdragen aan de ontwikkeling ervan. Auto-immuunziekten treden op wanneer het immuunsysteem van het lichaam per ongeluk gezonde weefsels aanvalt.
Het immuunsysteem produceert normaal gesproken gespecialiseerde eiwitten die antilichamen worden genoemd. Deze antilichamen reageren op lichaamsvreemde stoffen (bijv. bacteriën, virussen, toxines) in het lichaam, waardoor ze worden vernietigd. Antilichamen kunnen micro-organismen direct doden of omhullen zodat ze gemakkelijker door witte bloedcellen worden afgebroken. Specifieke antistoffen worden aangemaakt als reactie op bepaalde stoffen of stoffen die de aanmaak van antistoffen stimuleren. Ze worden antigenen genoemd.
Bij de ziekte van Graves produceert het immuunsysteem een abnormaal antilichaam dat schildklierstimulerende immunoglobuline wordt genoemd. Dit antilichaam bootst de functie na van het normale schildklierstimulerend hormoon (dat wordt uitgescheiden door de hypofyse). Deze hormoonnabootser hecht zich aan het oppervlak van schildkliercellen en zorgt ervoor dat de cellen schildklierhormonen produceren, wat resulteert in een overmaat ervan in het bloed. Er is hyperactiviteit van de schildklier, het versterkte, overmatige werk. Bij de oftalmopathie van Graves kunnen deze antilichamen ook de cellen rond de oogbol aantasten.
Getroffen mensen kunnen specifieke defecte genen hebben of een genetische aanleg voor de ziekte van Graves. Een persoon die genetisch vatbaar is voor een ziekte draagt het gen (of genen) voor die ziekte, maar de pathologie manifesteert zich mogelijk niet als het gen onder bepaalde omstandigheden niet wordt geactiveerd of "geactiveerd", bijvoorbeeld vanwege snel veranderende omgevingsfactoren (zogenaamde multifactoriële erfelijkheid).
Er zijn verschillende genen geïdentificeerd die verband houden met de ziekte van Graves, waaronder genen die:
- de reactie van het immuunsysteem verzwakken of wijzigen (immunomodulatoren),
- die direct verband houden met de schildklierfunctie, zoals genen voor thyroglobuline (Tg) of thyroïdstimulerend hormoonreceptor (TSHR).
Gen Tg produceert thyroglobuline, een eiwit dat alleen in schildklierweefsel wordt aangetroffen en een rol speelt bij de productie van zijn hormonen.
gen TSHR produceert een eiwit dat een receptor is en bindt aan thyroïdstimulerend hormoon. De exacte basis van de interactie van genetische en omgevingsfactoren die de ziekte van Graves veroorzaken, is niet volledig begrepen.
Bijkomende genetische factoren, ook wel modifier-genen genoemd, kunnen een rol spelen bij de ontwikkeling of expressie van de ziekte. Omgevingsfactoren die de ontwikkeling van hyperthyreoïdie kunnen veroorzaken, zijn onder meer extreme emotionele of fysieke stress, infectie of zwangerschap. Mensen die roken lopen een groter risico op het ontwikkelen van de ziekte van Graves en oftalmopathie. Personen met andere pathologieën die worden veroorzaakt door een storing van het immuunsysteem, zoals diabetes type 1 of reumatoïde artritis, lopen een groter risico om de ziekte van Graves te ontwikkelen.
Wie heeft meer kans om de ziekte van Graves te krijgen?
De ziekte van Graves treft vrouwen vaker dan mannen, in een verhouding van 10:1. De ziekte ontwikkelt zich meestal op middelbare leeftijd met een maximale incidentie tussen de 40 en 60 jaar, maar kan ook kinderen, adolescenten en ouderen treffen. De ziekte van Graves komt in bijna elk deel van de wereld voor. Geschat wordt dat 2-3% van de bevolking er last van heeft. Overigens is de ziekte van Graves de meest voorkomende oorzaak van hyperthyreoïdie.
Andere gezondheidsproblemen en familiegeschiedenis zijn ook belangrijk. Mensen met de ziekte van Graves hebben vaak een voorgeschiedenis van andere familieleden met schildklierproblemen of auto-immuunziekten. Sommige familieleden hebben mogelijk hyperthyreoïdie of een traag werkende schildklier gehad, anderen kunnen andere auto-immuunziekten hebben, waaronder voortijdige vergrijzing van het haar (vanaf hun 20e). Naar analogie kan een patiënt immuunproblemen in de familie hebben, waaronder juveniele diabetes, pernicieuze anemie (als gevolg van vitamine B12-tekort) of pijnloze witte vlekken op de huid (vitiligo).
Het is belangrijk om andere oorzaken van hyperthyreoïdie uit te sluiten. Ze omvatten toxisch nodulair of multinodulair struma, dat wordt gekenmerkt door een of meer knobbeltjes of bultjes in de schildklier die geleidelijk groeien en hun activiteit verhogen, zodat de totale afgifte van schildklierhormoon in het bloed de norm overschrijdt.
Ook kunnen mensen tijdelijk symptomen van hyperthyreoïdie ontwikkelen als ze een aandoening hebben die thyroïditis wordt genoemd. Deze aandoening wordt veroorzaakt door een probleem met het immuunsysteem of een virale infectie waardoor de klier opgeslagen schildklierhormoon lekt. Soorten thyreoïditis omvatten subacute, stille, infectieuze, door bestralingstherapie geïnduceerde en postpartum thyroïditis.
In zeldzame gevallen kunnen bepaalde vormen van schildklierkanker en bepaalde tumoren, zoals TSH-producerende hypofyseadenomen, symptomen veroorzaken die vergelijkbaar zijn met die bij de ziekte van Graves. In zeldzame gevallen kunnen symptomen van hyperthyreoïdie ook worden veroorzaakt door te veel schildklierhormoon in pilvorm.
Symptomen van de ziekte van Basedow bij volwassenen
De symptomen die gepaard gaan met de ziekte van Basedow verschijnen meestal geleidelijk, soms zelfs onmerkbaar voor de persoon zelf (zij kunnen de eersten zijn die familieleden opmerken). Ze hebben weken of maanden nodig om zich te ontwikkelen. Symptomen kunnen gedragsveranderingen zijn zoals extreme nervositeit, prikkelbaarheid, angst, rusteloosheid en slaapproblemen (slapeloosheid). Bijkomende symptomen zijn onder meer onbedoeld gewichtsverlies (zonder strikte diëten en voedingsveranderingen te volgen), spierzwakte, abnormale warmte-intolerantie, meer zweten, snelle, onregelmatige hartslag (tachycardie) en vermoeidheid.
De ziekte van Graves wordt vaak geassocieerd met pathologieën die de ogen aantasten, vaak aangeduid als oftalmopathie. Een milde vorm van oftalmopathie is aanwezig bij de meeste mensen die op een bepaald moment in de ziekte hyperthyreoïdie hebben, minder dan 10% van de patiënten heeft een significante oogbetrokkenheid die een actieve behandeling vereist. Oogsymptomen kunnen zich vóór, tegelijkertijd of na de ontwikkeling van hyperthyreoïdie ontwikkelen. Zelden ontwikkelen mensen met oogsymptomen nooit hyperthyreoïdie. In sommige gevallen kan oogbeschadiging voor het eerst optreden of verergeren na behandeling voor hyperthyreoïdie.
Klachten bij de oogheelkunde zijn zeer variabel. Voor sommige mensen kunnen ze gedurende vele jaren onveranderd blijven, terwijl voor anderen de toestand in slechts een paar maanden kan verbeteren of verslechteren. Veranderingen kunnen ook het patroon volgen: een sterke verslechtering (exacerbatie), en vervolgens een significante verbetering (remissie). Bij de meeste mensen is de ziekte mild en gaat niet verder.
Veel voorkomende verschijnselen van oogsymptomen zijn zwelling van de weefsels rond de oogbol, waardoor deze uit de baan kan puilen, een aandoening die proptosis (uitpuilende ogen) wordt genoemd. Patiënten kunnen ook last krijgen van ernstige droogheid van de ogen, zwelling van de oogleden en hun onvolledige sluiting, eversie van de oogleden, ontsteking, roodheid, pijn en irritatie van de ogen. Sommige mensen beschrijven het gevoel van zand in hun ogen. Minder vaak kunnen wazig of dubbel zien, gevoeligheid voor licht of wazig zien optreden.
Zeer zelden ontwikkelen mensen met de ziekte van Graves een huidlaesie die bekend staat als pretibiale dermopathie of myxoedeem. Deze aandoening wordt gekenmerkt door het verschijnen van een verdikte, roodachtige huid aan de voorkant van de benen. Meestal beperkt het zich tot de schenen, maar soms kan het ook aan de voeten voorkomen. Zelden komt gelachtige zwelling van de weefsels van de handen en zwelling van de vingers en tenen (acropachia) voor.
Bijkomende symptomen geassocieerd met de ziekte van Graves zijn onder meer:
- cardiopalmus;
- lichte tremor (trillen) van de handen en/of vingers;
- haaruitval;
- broze nagels;
- verhoogde reflexen (hyperreflexie);
- verhoogde eetlust en verhoogde stoelgang.
Vrouwen met de ziekte van Graves kunnen veranderingen in hun menstruatiecyclus ervaren. Mannen kunnen erectiestoornissen (impotentie) ervaren.
In sommige gevallen kan de ziekte van Graves verergeren, wat congestief hartfalen of abnormaal dunner worden en zwakte van de botten (osteoporose) veroorzaakt, waardoor ze broos worden en breuken veroorzaken door een klein trauma of ongemakkelijke bewegingen.
Behandeling van de ziekte van Basedow bij volwassenen
Diagnose en behandeling van de ziekte van Basedow wordt weerspiegeld in internationale protocollen en nationale klinische richtlijnen. Het onderzoeksplan wordt strikt in overeenstemming met de voorgestelde diagnose opgesteld en wordt gefaseerd uitgevoerd.
Diagnostiek
De diagnose van de ziekte van Graves wordt gesteld op basis van een gedetailleerde anamnese van de patiënt en zijn familie (uitzoeken of naaste familieleden soortgelijke problemen hebben), een grondige klinische beoordeling, identificatie van kenmerkende symptomen, enz. Na klinische symptomen worden geïdentificeerd, laboratoriumtests en instrumentele onderzoeken worden voorgeschreven.
Algemene tests (bloed, urine, biochemie) en gespecialiseerde tests zoals bloedtesten die de niveaus van schildklierhormoon (T3 en T4) en schildklierstimulerend hormoon (TSH-niveaus) meten, worden getoond. Om de diagnose te bevestigen, kunnen bloedonderzoeken worden uitgevoerd om de aanwezigheid van specifieke antilichamen tegen thyroglouline en thioperoxidase die de ziekte van Graves veroorzaken op te sporen, maar dit is meestal niet nodig.
Moderne behandelingen
Behandeling voor de ziekte van Graves omvat meestal een van de volgende drie methoden:
- antithyroid-geneesmiddelen (onderdrukken het werk van de schildklier op de synthese van hormonen);
- het gebruik van radioactief jodium;
- chirurgische ingreep.
De specifieke aanbevolen vorm van behandeling kan afhangen van de leeftijd van de patiënt en de omvang van de ziekte.
Klinische richtlijnen
Alle stadia van de behandeling worden uitgevoerd in overeenstemming met de aanbevelingen van de klinische protocollen
De minst ingrijpende behandeling voor de ziekte van Graves is het gebruik van medicijnen die de afgifte van schildklierhormoon (antithyroïde medicijnen) verminderen. Ze hebben in het bijzonder de voorkeur voor de behandeling van zwangere vrouwen, vrouwen met milde hyperthyreoïdie of patiënten die een snelle behandeling voor hyperthyreoïdie nodig hebben. Specifieke medicijnen worden door de arts geselecteerd op basis van de leeftijd van de patiënt, zijn toestand en aanvullende factoren.
De definitieve behandelingen voor de ziekte van Graves zijn diegene die de schildklier vernietigen, wat resulteert in hypothyreoïdie. Radioactieve jodiumtherapie is in veel landen de meest voorkomende behandeling voor de ziekte van Graves. Jodium is een chemisch element dat door de schildklier wordt gebruikt om schildklierhormonen aan te maken (synthetiseren). Bijna al het jodium in het menselijk lichaam wordt opgenomen door de weefsels van de schildklier. Patiënten slikken een oplossing in die radioactief jodium bevat, dat door de bloedbaan zal reizen en zich ophoopt in de schildklier, waar het het schildklierweefsel zal beschadigen en vernietigen. Dit zal de schildklier doen krimpen en de overproductie van hormonen verminderen. Als de schildklierhormoonspiegels te laag worden, kan hormoontherapie nodig zijn om de juiste schildklierhormoonspiegels te herstellen.
Een andere radicale therapie is een operatie om de schildklier geheel of gedeeltelijk te verwijderen (thyroidectomie). Deze methode van behandeling van de ziekte is meestal voorbehouden aan mensen bij wie andere vormen van behandeling niet succesvol zijn geweest of gecontra-indiceerd zijn, of in aanwezigheid van groei van klierweefsel tot een aanzienlijke omvang. Na de operatie treedt vaak hypothyreoïdie op - dit is het gewenste resultaat, dat wordt gecorrigeerd door een strikt aangepaste dosis hormonen van buitenaf.
Naast de drie hierboven genoemde behandelingen kunnen medicijnen worden voorgeschreven die het schildklierhormoon dat al in het bloed circuleert (bètablokkers) blokkeren om zijn werk te doen. Bètablokkers zoals propranolol, atenolol of metoprolol kunnen worden gebruikt. Wanneer het niveau van schildklierhormonen normaliseert, kan de behandeling met bètablokkers worden stopgezet.
In veel gevallen zijn levenslange follow-up en laboratoriumonderzoeken noodzakelijk. In sommige gevallen kan een levenslange hormoonvervangende therapie nodig zijn.
Milde gevallen van oftalmopathie kunnen worden behandeld met een zonnebril, zalven, kunstmatige tranen. Ernstigere gevallen kunnen worden behandeld met corticosteroïden zoals prednison om zwelling in de weefsels rond de ogen te verminderen.
In meer ernstige gevallen kunnen orbitale decompressiechirurgie en orbitale bestralingstherapie ook nodig zijn. Tijdens orbitale decompressiechirurgie verwijdert de chirurg het bot tussen de oogkas (baan) en de sinussen. Hierdoor kan het oog terugkeren naar zijn natuurlijke positie in de oogkas. Deze operatie is meestal voorbehouden aan mensen die risico lopen op verlies van het gezichtsvermogen als gevolg van druk op de oogzenuw of voor wie andere behandelingsopties niet hebben gewerkt.
Preventie van de ziekte van Basedow bij volwassenen thuis
De ontwikkeling van de ziekte vooraf voorspellen en voorkomen is moeilijk. Maar er zijn maatregelen om het risico op complicaties en progressie van hyperthyreoïdie te verminderen.
Als de ziekte van Graves wordt gediagnosticeerd, maak dan van mentaal en fysiek welzijn een prioriteit.
Goede voeding en lichaamsbeweging kan sommige symptomen tijdens de behandeling verbeteren en u helpen om u over het algemeen beter te voelen. Omdat de schildklier bijvoorbeeld het metabolisme regelt, kan hyperthyreoïdie de neiging hebben om voller en brozer te worden nadat hyperthyreoïdie is gecorrigeerd, en weerstandsoefening kan helpen de botdichtheid en het gewicht te behouden.
Stressreductie kan gunstig zijn omdat het de ziekte van Graves kan veroorzaken of verergeren. Aangename muziek, een warm bad of een wandeling helpen u te ontspannen en uw humeur te verbeteren.
Afwijzing van slechte gewoonten - niet roken. Roken verergert de oftalmopathie van Graves. Als de ziekte uw huid aantast (dermopathie), gebruik dan vrij verkrijgbare crèmes of zalven die hydrocortison bevatten om zwelling en roodheid te verlichten. Daarnaast kunnen compressiebeenwikkels helpen.
Populaire vragen en antwoorden
Vragen met betrekking tot de ziekte van Basedow, die we hebben besproken met: huisarts, endoscopist, hoofd van het organisatorische en methodologische bureau Lidia Golubenko.
Problemen met het gezichtsvermogen, bekend als schildklierziekte of de oftalmopathie van Graves, komen voor bij ongeveer 1 op de 3 mensen met een overactieve schildklier als gevolg van de ziekte van Graves. Problemen kunnen zijn:
● droog gevoel en zand in de ogen;
● scherpe gevoeligheid voor licht;
tranenvloed;
● wazig zien of dubbel zien;
● roodheid van de ogen;
grote ogen.
Veel gevallen zijn mild en verbeteren met behandeling met de schildklier, maar ongeveer 1 op de 20 tot 30 gevallen loopt risico op verlies van het gezichtsvermogen.
Behandeling van een overactieve schildklier leidt vaak tot te lage hormoonspiegels. Dit wordt een traag werkende schildklier (hypothyreoïdie) genoemd. Symptomen van een traag werkende schildklier kunnen zijn:
● gevoeligheid voor kou;
vermoeidheid;
● gewichtstoename;
constipatie;
depressie.
Een verminderde schildklieractiviteit is soms tijdelijk, maar vaak is een permanente en langdurige behandeling met schildklierhormonen nodig.
Vrouwen kunnen problemen hebben met zwangerschap. Als uw schildklier tijdens de zwangerschap overactief is en uw toestand slecht onder controle is, kan dit uw risico op:
● pre-eclampsie;
● miskraam;
● vroeggeboorte (vóór 37 weken zwangerschap);
● Uw baby heeft mogelijk een laag geboortegewicht.
Als u geen zwangerschap plant, is het belangrijk om anticonceptie te gebruiken omdat sommige behandelingen voor de ziekte van Graves de ongeboren baby kunnen schaden.
infectie;
● het begin van de zwangerschap;
● verkeerde medicatie;
schade aan de schildklier, zoals een klap in de keel.
Symptomen van een schildkliercrisis zijn onder meer:
hartkloppingen;
● hoge temperatuur;
● diarree en misselijkheid;
● gele verkleuring van de huid en ogen (geelzucht);
● ernstige opwinding en verwarring;
● bewustzijnsverlies en aan wie.
Een overactieve schildklier kan ook uw kansen op het ontwikkelen van:
● atriale fibrillatie – laesies van het hart die een onregelmatige en vaak abnormaal hoge hartslag veroorzaken;
● botresolutie (osteoporose) – een aandoening waarbij uw botten broos worden en meer kans hebben om te breken;
● hartfalen – het hart kan het bloed niet goed door het lichaam pompen.