Inhoud
Wat is trisomie 18 of het syndroom van Edwards?
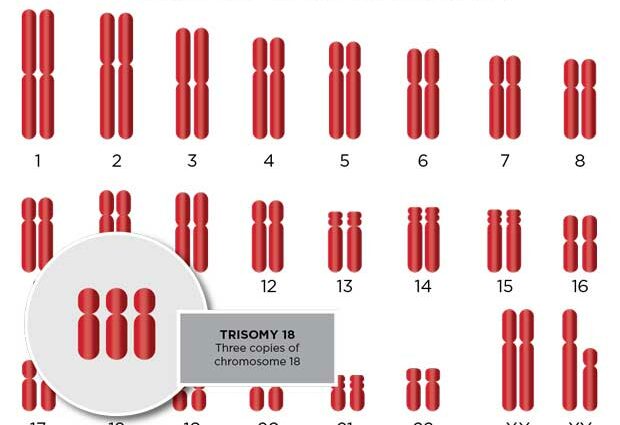
Tijdens de bevruchting versmelten eicel en zaadcel tot één en dezelfde cel, de eicel. Deze is normaal begiftigd met 23 chromosomen (ondersteuning van de genetische overerving) afkomstig van de moeder en 23 chromosomen van de vader. We krijgen dan 23 paar chromosomen, of 46 in totaal. Het komt echter voor dat er een anomalie in de verdeling van de genetische overerving optreedt en dat er een trinominaal van chromosomen wordt gevormd in plaats van een paar. We spreken dan van trisomie.
Edwards-syndroom (genoemd naar de geneticus die het in 1960 ontdekte) treft paar 18. Een persoon met trisomie 18 heeft dus drie chromosomen 18 in plaats van twee.
De incidentie van trisomie 18 betreft tussen: één op de 6 geboorten en één op de 000 geboorten, tegen gemiddeld 1 op 400 voor trisomie 21. In tegenstelling tot het syndroom van Down (trisomie 21), trisomie 18 leidt in 95% van de gevallen tot overlijden in de baarmoeder, althans volgens het portaal voor zeldzame ziekten wees.
Symptomen en prognose van trisomie 18
Trisomie 18 is een ernstige trisomie, vanwege de symptomen die het veroorzaakt. Pasgeborenen met trisomie 18 vertonen een slechte spierspanning (hypotonie, die vervolgens overgaat in hypertonie), hyporeactiviteit, moeite met zuigen, lange vingers die elkaar overlappen, een opgetrokken neus, een kleine mond. Intra-uteriene en postnatale groeivertraging wordt meestal waargenomen, evenals microcefalie (lage hoofdomtrek), verstandelijke beperking en motorische problemen. De misvormingen zijn talrijk en frequent: ogen, hart, spijsverteringsstelsel, kaak, nieren en urinewegen… Onder de andere mogelijke gezondheidsproblemen kunnen we een hazenlip noemen, klompvoeten in ijsbijl, oren laag aangezet, slecht gezoomd en hoekig (“faunas”), spina bifida (afwijking in de sluiting van de neurale buis) of een smal bekken.
Als gevolg van ernstige hart-, neurologische, spijsverterings- of niermisvormingen, pasgeborenen met trisomie 18 sterven meestal in hun eerste levensjaar. In het geval van “mozaïek” of “translocatie” trisomie 18 (zie hieronder) is de levensverwachting langer, maar niet hoger dan de volwassenheid.
Vanwege al deze gezondheidsproblemen die verband houden met de chromosomale afwijking, is de prognose voor trisomie 18 zeer ongunstig: de overgrote meerderheid van de getroffen baby's (90%) sterft voor het bereiken van de leeftijd van één, als gevolg van complicaties.
Merk echter op dat:verlengde overleving is soms mogelijk, vooral wanneer de trisomie gedeeltelijk isdwz wanneer cellen met 47 chromosomen (inclusief 3 chromosomen 18) naast cellen bestaan met 46 chromosomen, waaronder 2 chromosomen 18 (mozaïektrisomie), of wanneer chromosoom 18 bovendien is geassocieerd met een ander paar dan paar 18 (translocatietrisomie). Maar mensen die de volwassenheid bereiken, zijn dan ernstig gehandicapt en kunnen niet praten of lopen.
Hoe trisomie 18 te detecteren?
Trisomie 18 wordt vaak vermoed op echografie, gemiddeld rond de 17e week van amenorroe (of 15e week van de zwangerschap), door foetale misvormingen (in het hart en de hersenen in het bijzonder), nekplooi doorschijnendheid, groeiachterstand … Let op dat het serum markers die worden gebruikt voor screening op trisomie 21 zijn soms abnormaal, maar dit is niet altijd het geval. Echografie is daarom gunstiger voor het stellen van de diagnose trisomie 18. Een foetaal karyotype (de rangschikking van alle chromosomen) maakt het dan mogelijk om het syndroom van Edwards al dan niet te bevestigen.
Trisomie 18: welke behandeling? Welke ondersteuning?
Helaas is er tot op heden geen behandeling om trisomie 18 te genezen. Volgens de site wees, verandert chirurgische behandeling van misvormingen de prognose niet significant. Daarnaast zijn sommige misvormingen zodanig dat ze niet geopereerd kunnen worden.
De behandeling van trisomie 18 bestaat daarom vooral uit: ondersteunende en comfortabele zorg. Het doel is om het leven van getroffen baby's zoveel mogelijk te verbeteren, door fysiotherapie bijvoorbeeld. Kunstmatige ventilatie en een maagsonde kunnen worden geplaatst voor betere voeding en zuurstofvoorziening. De behandeling wordt uitgevoerd door een multidisciplinair medisch team.