Inhoud
Azoöspermie: definitie, oorzaken, symptomen en behandelingen
Tijdens een vruchtbaarheidscontrole van het koppel wordt bij de man systematisch een spermogram uitgevoerd. Door verschillende parameters van het sperma te evalueren, maakt dit biologisch onderzoek het mogelijk om verschillende spermatische afwijkingen bij te werken, zoals azoöspermie, een totale afwezigheid van sperma.
Wat is azoöspermie?
Azoöspermie is een spermaafwijking die wordt gekenmerkt door de volledige afwezigheid van sperma in het ejaculaat. Het leidt duidelijk tot onvruchtbaarheid bij mannen, omdat er bij afwezigheid van sperma geen bevruchting kan plaatsvinden.
Azoöspermie treft minder dan 1% van de mannen in de algemene bevolking, of 5 tot 15% van de onvruchtbare mannen (1).
De oorzaken
Afhankelijk van de oorzaak zijn er twee soorten azoöspermie:
Secretoire azoöspermie (of NOA, voor niet-obstructieve azoöspermie)
De spermatogenese is verstoord of afwezig en de teelballen produceren geen sperma. De oorzaak van dit defect in de spermatogenese kan zijn:
- hormonaal, met hypogonadisme (afwezigheid of afwijking in de afscheiding van geslachtshormonen), die aangeboren kan zijn (bijvoorbeeld Kallmann-Morsier-syndroom) of verworven kan zijn, met name als gevolg van hypofysetumoren die de werking van de hypothalamus-hypofyse-as veranderen of na een behandeling (bijv. chemotherapie);
- genetica: Klinefelter-syndroom (aanwezigheid van een extra X-chromosoom), dat 1 op de 1200 mannen treft (2), structurele afwijking van de chromosomen (microdeletie, dwz verlies van een fragment, met name van het Y-chromosoom), translocatie (één segment van het chromosoom loslaat en hecht aan een ander). Deze chromosomale afwijkingen zijn verantwoordelijk voor 5,8% van de mannelijke onvruchtbaarheidsproblemen (3);
- bilateraal cryptorchisme: de twee testikels zijn niet ingedaald in de slijmbeurs, wat het proces van spermatogenese schaadt;
- infectie: prostatitis, orchitis.
Obstructieve of excretie-azoöspermie (OA, obstructieve azoöspermie)
De testikels produceren inderdaad spermatozoa, maar ze kunnen niet naar buiten worden gebracht vanwege een verstopping van de kanalen (epididymis, zaadleider of ejaculatiekanalen). De oorzaak kan van oorsprong zijn:
- aangeboren: de zaadkanalen zijn veranderd van embryogenese, wat resulteert in een afwezigheid van de zaadleider. Bij mannen met cystische fibrose kan een mutatie in het CFTR-gen de afwezigheid van zaadleiders veroorzaken;
- infectieus: de luchtwegen zijn verstopt na een infectie (epididymitis, prostatovesiculitis, utriculus prostaat).
Symptomen
Het belangrijkste symptoom van azoöspermie is onvruchtbaarheid.
De diagnose
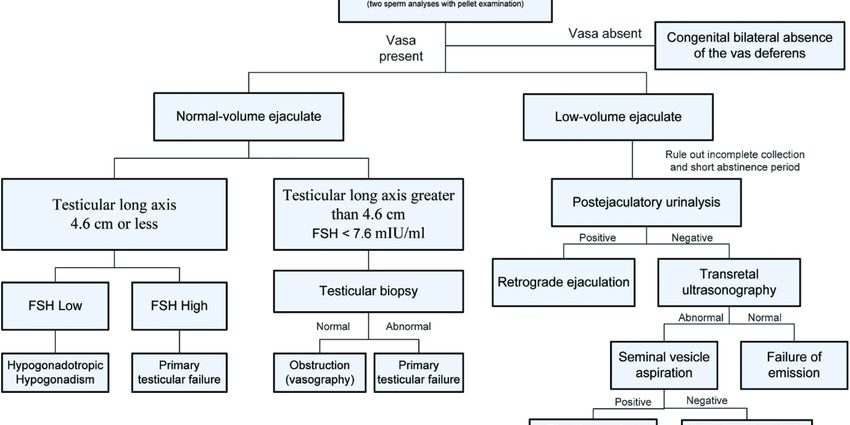
De diagnose azoöspermie wordt gesteld tijdens een onvruchtbaarheidsconsult, waarbij bij mannen systematisch een spermogram wordt gemaakt. Dit onderzoek bestaat uit het analyseren van de inhoud van het ejaculaat (sperma), het evalueren van verschillende parameters en het vergelijken van de resultaten met de normen die zijn vastgesteld door de WHO.
Bij azoöspermie wordt na centrifugeren van het gehele ejaculaat geen sperma gevonden. Om de diagnose te stellen, is het echter noodzakelijk om één of zelfs twee andere spermogrammen uit te voeren, elke 3 maanden uit elkaar, omdat de spermatogenese (spermaproductiecyclus) ongeveer 72 dagen duurt. Bij afwezigheid van spermaproductie gedurende 2 tot 3 opeenvolgende cycli, zal de diagnose azoöspermie worden gesteld.
Er zullen verschillende aanvullende onderzoeken worden uitgevoerd om de diagnose te verfijnen en de oorzaak van deze azoöspermie te achterhalen:
- een klinisch onderzoek met palpatie van de testikels, meting van het testisvolume, palpatie van de bijbal, van de zaadleider;
- zaadbiochemie (of biochemische studie van sperma), om verschillende secreties (zink, citraat, fructose, carnitine, zure fosfatasen, enz.) in zaadplasma te analyseren die afkomstig zijn van de verschillende klieren van het geslachtsorgaan (zaadblaasje, prostaat , bijbal). Als de paden worden belemmerd, kunnen deze afscheidingen worden verstoord en kan biochemische analyse helpen om het niveau van het obstakel te lokaliseren;
- een hormonale beoordeling door middel van bloedonderzoek, die in het bijzonder een bepaling van FSH (follikelstimulerend hormoon) omvat. Een hoog FSH-niveau duidt op testiculaire schade; een laag FSH-niveau met hoge betrokkenheid (op het niveau van de hypothalamus-hypofyse-as);
- serologie door middel van bloedonderzoek, om te zoeken naar een infectie, zoals chlamydiae, die schade aan het uitscheidingskanaal kan of kan veroorzaken;
- een scrotale echografie om de teelballen te controleren en afwijkingen van de zaadleider of de bijbal op te sporen;
- een bloedkaryotype en genetische tests om te zoeken naar een genetische afwijking;
- een testiculaire biopsie bestaande uit het onder narcose verzamelen van een stukje weefsel in de testis;
- een röntgenfoto of MRI van de hypofyse wordt soms aangeboden als een bovenste pathologie wordt vermoed.
Behandeling en preventie
In het geval van secretoire azoöspermie van hormonale oorsprong na een wijziging van de hypothalamus-hypofyse-as (hypogonadotroop hypogonadisme), kan hormonale behandeling worden voorgesteld om de hormonale secretie die nodig is voor spermatogenese te herstellen.
In andere gevallen kan een chirurgische zoektocht naar spermatozoa worden uitgevoerd, hetzij in de teelballen tijdens de testiculaire biopsie (techniek genaamd TESE: TEsticulaire sperma-extractie) als het een secretoire azoöspermie is, of in de testiculaire biopsie. epididymis (MESA-techniek, microchirurgische epididymale sperma-aspiratie) als het een obstructieve azoöspermie is.
Indien sperma wordt afgenomen, kan dit direct na de biopsie (synchrone afname) of na bevriezing (asynchrone afname) tijdens IVF (in-vitrofertilisatie) met ICSI (intracytoplasmatische sperma-injectie) worden gebruikt. Deze AMP-techniek omvat het rechtstreeks injecteren van een enkel sperma in elke rijpe eicel. Omdat het sperma wordt geselecteerd en de bevruchting "gedwongen" wordt, geeft ICSI over het algemeen betere resultaten dan conventionele IVF.
Als er geen sperma kan worden afgenomen, kan IVF met gedoneerd sperma aan het paar worden aangeboden.










Ibo ni ile iwosan yin wa