Inhoud
Epididymitis is een inflammatoire laesie van een speciale formatie die eruitziet als een smalle buis die zich boven en achter de zaadbal bevindt en dient om spermatozoa te bevorderen en te laten rijpen - de epididymis (epididymis).
De meest voorkomende epididymitis bij mannen van 19 – 35 jaar. Pathologie op deze leeftijd is een veel voorkomende oorzaak van ziekenhuisopname. Iets minder vaak wordt de ziekte geregistreerd bij ouderen en epididymitis komt bijna nooit voor bij kinderen.
Typen en oorzaken van epididymitis
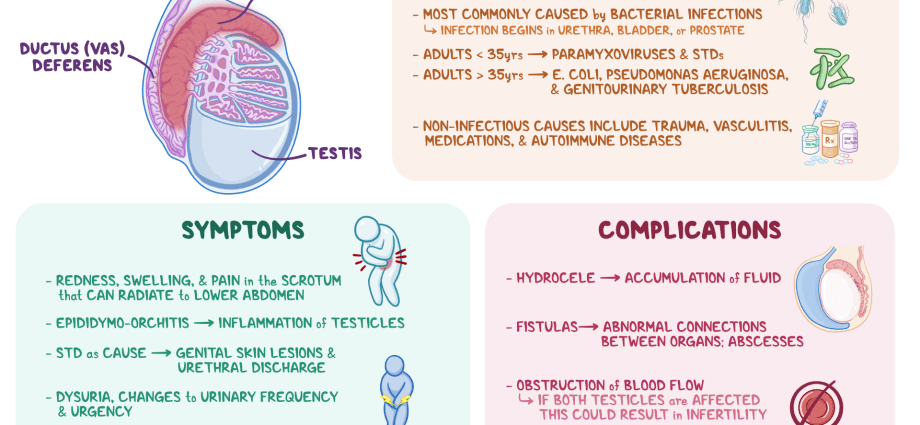
De ziekte kan veel verschillende oorzaken hebben, zowel infectieus (vanwege de pathogene effecten van virussen, bacteriën, schimmels) als niet-infectieus. Bacteriële epididymitis is de meest voorkomende. Er wordt aangenomen dat bij jonge mensen (15 - 35 jaar) de ziekte meestal wordt veroorzaakt door seksueel overdraagbare aandoeningen (soa's), zoals chlamydia, gonorroe, enz. Bij ouderen en kinderen wordt het probleem geassocieerd met micro-organismen die gewoonlijk ziekten van het urinewegstelsel (bijvoorbeeld enterobacteriën). De oorzaak van epididymitis kan ook specifieke pathologieën zijn, zoals tuberculose (tuberculeuze epididymitis), enz.
Soms wordt een voorwaardelijk pathogene (constant aanwezig in het lichaam, maar normaal gesproken niet leidend tot een ziekte) schimmel van het geslacht Candida de veroorzaker van de pathologie, dan spreken ze van candida epididymitis. In dit geval kan het irrationele gebruik van antibiotica, een afname van de immuniteit, de ontwikkeling van de ziekte veroorzaken.
Misschien het optreden van een pathologisch proces in de epididymis tegen de achtergrond van: • bof ("bof") – ontsteking van de speekselklieren; • angina pectoris; • griep; • longontsteking; • vooral vaak infecties van nabijgelegen organen - urethritis (ontstekingspathologie van het urinekanaal), vesiculitis (zaadblaasjes), prostatitis (prostaatklier), enz.
Soms dringt de infectie ook door in het aanhangsel als gevolg van bepaalde manipulaties: endoscopie, katheterisatie, bougienage van de urethra (een diagnostische procedure die wordt uitgevoerd door het inbrengen van een speciaal instrument – een bougie).
Niet-infectieuze epididymitis kan bijvoorbeeld optreden: • bij behandeling met een geneesmiddel zoals amiodaron voor aritmieën; • na sterilisatie door verwijdering/ligatie van de zaadleider (door ophoping van niet-geresorbeerde spermatozoa) – granulomateuze epididymitis.
Er zijn acute (de duur van de ziekte is niet langer dan 6 weken) en chronische epididymitis, die wordt gekenmerkt door een overheersende laesie van beide aanhangsels, ontwikkelt zich vaak met tuberculeuze laesies, syfilis (duur langer dan zes maanden).
Afhankelijk van de ernst van de manifestaties wordt onderscheid gemaakt tussen milde, matige en ernstige epididymitis.
Risicofactoren
Aangezien epididymitis meestal een gevolg is van soa's, is onbeschermde seks de belangrijkste risicofactor voor de ontwikkeling van pathologie. Andere provocerende momenten: • verwondingen van het bekken, perineum, scrotum, ook als gevolg van een operatie (adenomectomie, enz.); • afwijkingen in de ontwikkeling van het urogenitale systeem; • structurele aandoeningen van de urinewegen (tumoren, prostaathyperplasie, enz.); • recente chirurgische ingrepen aan de urinewegen; • medische manipulaties – elektrische stimulatie (wanneer multidirectionele samentrekkingen van de zaadleider optreden, wat het "zuigen" van microben uit de urethra kan veroorzaken), infusie van medicijnen in de urethra, katheterisatie, massages, enz.; • prostaathyperplasie; • aambeien; • gewichtheffen, fysieke stress; • frequente coïtus interruptus, erecties zonder geslachtsgemeenschap; • afname van de afweer van het lichaam als gevolg van een ernstige pathologie (diabetes, aids, enz.), onderkoeling, oververhitting, enz.
Symptomen van epididymitis
Het begin van de ziekte manifesteert zich als ernstige symptomen, die bij gebrek aan adequate therapie de neiging hebben te verergeren. Bij epididymitis kan er sprake zijn van: • doffe pijn aan één kant van het scrotum / in de zaadbal met mogelijke uitstraling naar lies, heiligbeen, perineum, onderrug; • scherpe pijn in het getroffen gebied; • bekkenpijn; • roodheid, verhoogde lokale temperatuur van het scrotum; • zwelling/vergroting, verharding van het aanhangsel; • tumorachtige vorming in het scrotum; • koude rillingen en koorts (tot 39 graden); • algemene verslechtering van de gezondheid (zwakte, verlies van eetlust, hoofdpijn); • toename van lymfeklieren in de lies; • pijn bij het plassen, ontlasting; • vaker plassen, plotselinge aandrang; • pijn tijdens geslachtsgemeenschap en zaadlozing; • het verschijnen van bloed in het sperma; • afscheiding uit de penis.
Een specifiek diagnostisch teken is dat verhoging van het scrotum kan leiden tot symptomatische verlichting (positief teken van Pren).
In het chronische verloop van de ziekte kunnen de tekenen van het probleem minder uitgesproken zijn, maar de pijn en vergroting van het scrotum, en vaak ook frequent urineren, blijven bestaan.
Belangrijk! Acute pijn in de testikels is een indicatie voor onmiddellijke medische hulp!
Methoden voor het diagnosticeren en detecteren van een ziekte
De eerste diagnostische maatregel bij het stellen van een diagnose is een doktersonderzoek van de aangedane zijde van de zaadbal, de lymfeklieren in de lies. Als epididymitis als gevolg van prostaatvergroting wordt vermoed, wordt een rectaal onderzoek uitgevoerd.
Verder worden laboratoriummethoden gebruikt: • uitstrijkje van de urethra voor microscopische analyse en isolatie van de veroorzaker van soa's; • PCR-diagnostiek (detectie van de ziekteverwekker door polymerasekettingreactie); • klinische en biochemische analyse van bloed; • urineonderzoek (algemeen, “3 kopjes test” met achtereenvolgens plassen in 3 kopjes, cultuuronderzoek, etc.); • analyse van zaadvocht.
Instrumentele diagnostiek omvat het volgende: • Echografie van het scrotum om laesies, ontstekingsstadium, tumorprocessen, beoordeling van de bloedstroomsnelheid te bepalen (Doppler-studie); • nucleaire scan, waarbij een kleine hoeveelheid van een radioactieve stof wordt geïnjecteerd en de bloedstroom in de testikels wordt gecontroleerd met behulp van speciale apparatuur (hiermee kunnen epididymitis, testiculaire torsie worden gediagnosticeerd); • cystourethroscopie – de introductie door de urethra van een optisch instrument, een cystoscoop, om de inwendige oppervlakken van het orgaan te onderzoeken.
Computertomografie en magnetische resonantiebeeldvorming worden minder vaak gebruikt.
Behandeling van epididymitis
Behandeling van epididymitis wordt strikt uitgevoerd onder toezicht van een specialist - een uroloog. Na het onderzoek, de identificatie van de ziekteverwekker, wordt een vrij lange, tot een maand of langer, antibioticakuur voorgeschreven.
De voorbereidingen worden geselecteerd rekening houdend met de gevoeligheid van het pathogene micro-organisme, als het type ziekteverwekker niet kan worden vastgesteld, wordt een breedspectrum antibacterieel middel gebruikt. De belangrijkste geneesmiddelen bij uitstek voor epididymitis, vooral in de aanwezigheid van andere pathologieën van het urogenitale systeem en bij jonge mensen, zijn antibiotica van de fluorochinolongroep. Tetracyclines, penicillines, macroliden, cefalosporines, sulfamedicijnen kunnen ook worden voorgeschreven. In een situatie waarin de ziekte wordt veroorzaakt door een soa, is de gelijktijdige doorgang van de therapie door de seksuele partner van de patiënt vereist.
Om het ontstekingsproces en pijnverlichting te verlichten, beveelt de arts ook niet-steroïde anti-inflammatoire geneesmiddelen aan (zoals indomethacine, nimesil, diclofenac, enz.), Bij ernstige pijn wordt een novocaïne-blokkade van de zaadstreng uitgevoerd. Kan aanvullend worden aanbevolen: • vitaminen innemen; • fysiotherapie; • enzymatische, opneembare (lidase) en andere preparaten.
Bij een mild verloop van de ziekte is ziekenhuisopname niet vereist, maar als de toestand verslechtert (temperatuur stijgt boven 39 graden, algemene intoxicatiemanifestaties, een significante toename van het aanhangsel), wordt de patiënt naar het ziekenhuis gestuurd. Als er geen effect is, kan een ander antibioticum nodig zijn. Als de ziekte aanhoudt, vooral met bilaterale laesies, bestaat er een vermoeden van de tuberculeuze aard van de pathologie. In een dergelijke situatie is overleg met een ftisiouroloog vereist en, na bevestiging van de diagnose, de benoeming van specifieke geneesmiddelen tegen tuberculose.
Behandeling van de chronische vorm wordt op een vergelijkbare manier uitgevoerd, maar duurt langer.
Naast het innemen van medicijnen dient de patiënt zich aan de volgende regels te houden: • bedrust in acht nemen; • zorgen voor een verhoogde positie van het scrotum, bijvoorbeeld door middel van een tot een rol gedraaide handdoek; • sluit zwaar tillen uit; • neem strikt de absolute seksuele rust in acht; • sluit de consumptie van gekruid, vet voedsel uit; • zorg voor voldoende vochtinname; • breng koele kompressen/ijs aan op het scrotum om ontstekingen te verlichten; • draag een suspensorium – een speciaal verband dat het scrotum ondersteunt, dat ervoor zorgt dat de rest van het scrotum niet trilt tijdens het lopen; • draag een strakke elastische korte broek, zwembroek (kan gebruikt worden tot de pijnklachten verdwijnen).
Naarmate de conditie verbetert, is lichte gebruikelijke fysieke activiteit toegestaan: wandelen, hardlopen, met uitzondering van fietsen. Het is belangrijk om algemene en lokale onderkoeling tijdens de behandelingsfase en aan het einde ervan te voorkomen.
Na voltooiing van de antibioticakuur, na ongeveer 3 weken, dient u een arts te raadplegen voor een nieuwe test (urine, ejaculaat) om de volledige eliminatie van de infectie te bevestigen.
Traditionele geneeskunde mag alleen worden gebruikt als aanvulling op de therapeutische hoofdkuur en alleen na toestemming van de behandelend arts. Traditionele genezers met epididymitis raden aan om afkooksels te gebruiken van: • rode bosbessenblad, boerenwormkruidbloemen, heermoes; • brandnetelblaadjes, munt, lindebloesem en andere kruidenpreparaten.
Met de ontwikkeling van een dergelijke complicatie als een etterend abces, wordt een chirurgische opening van ettering uitgevoerd. In ernstige situaties kan het nodig zijn om een deel of het geheel van het aangetaste aanhangsel te verwijderen. Bovendien wordt bij de operatie gebruik gemaakt van: • het corrigeren van lichamelijke afwijkingen die de ontwikkeling van epididymitis veroorzaken; • bij verdenking van testiculaire torsie/aanhechting (hydatiden) van de epididymis; • in sommige situaties met tuberculeuze epididymitis.
Complicaties
In de regel wordt epididymitis goed behandeld met antibacteriële geneesmiddelen. Bij gebrek aan adequate therapie kunnen echter de volgende complicaties optreden: • overgang van de pathologie naar een chronische vorm; • het optreden van een bilaterale laesie; • orchiepididymitis – de verspreiding van het ontstekingsproces naar de zaadbal; • testisabces (etterende, beperkte ontsteking van de weefsels van het orgaan); • ontwikkeling van verklevingen tussen de zaadbal en het scrotum; • teelbalinfarct (weefselnecrose) als gevolg van verminderde bloedtoevoer; • atrofie (afname van de volumetrische afmetingen, gevolgd door een verstoring van de spermaproductie en een afname van de testosteronproductie) van de testikels; • vorming van fistels (smalle pathologische kanalen met etterende afscheiding) in het scrotum; • Onvruchtbaarheid is een gevolg van zowel een afname van de spermaproductie als de vorming van obstakels voor de normale voortgang van de laatste.
Preventie van epididymitis
De belangrijkste maatregelen om epididymitis te voorkomen zijn: • een gezonde levensstijl; • veilig vrijen; • geordend seksleven; • tijdige opsporing en eliminatie van recidiverende urineweginfecties; • voorkomen van letsel aan de testikels (dragen van beschermende uitrusting bij het beoefenen van traumatische sporten); • naleving van de vereisten voor persoonlijke hygiëne; • uitsluiting van oververhitting, onderkoeling; • preventie/adequate therapie van infectieziekten (o.a. vaccinatie tegen bof), etc.