Inhoud
Bourneville tubereuze sclerose
Wat is het ?
Bourneville tubereuze sclerose is een complexe genetische ziekte die wordt gekenmerkt door de ontwikkeling van een goedaardige (niet-kankerachtige) tumor in verschillende delen van het lichaam. Deze tumoren kunnen dan worden gelokaliseerd in de huid, hersenen, nieren en andere organen en weefsels. Deze pathologie kan ook ernstige problemen veroorzaken bij de ontwikkeling van het individu. De klinische manifestaties en ernst van de ziekte variëren echter van patiënt tot patiënt.
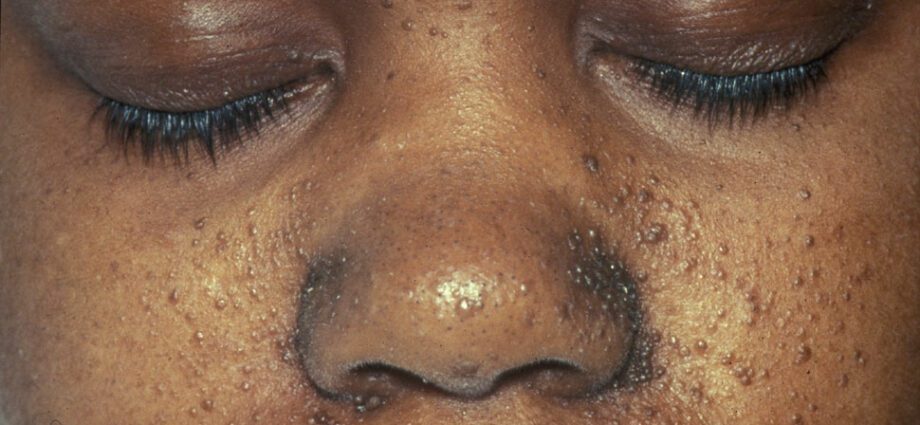
De bijbehorende huidafwijkingen zijn over het algemeen vergelijkbaar met plekken op de huid of gebieden waar de huid lichter is dan op de rest van het lichaam. De ontwikkeling van tumoren in het gezicht wordt angiofibroom genoemd.
In de context van hersenbeschadiging zijn de klinische symptomen epileptische aanvallen, gedragsproblemen (hyperactiviteit, agressiviteit, verstandelijke beperkingen, leerproblemen, enz.). Sommige kinderen met de ziekte hebben zelfs een vorm van autisme, ontwikkelingsstoornissen, die sociale interacties en communicatie beïnvloeden. Goedaardige hersentumoren kunnen ook complicaties veroorzaken die fataal kunnen zijn voor het onderwerp.
De ontwikkeling van tumoren in de nieren komt vaak voor bij mensen met tubereuze sclerose. Dit kan ernstige complicaties in de nierfunctie veroorzaken. Daarnaast kunnen zich tumoren ontwikkelen in het hart, de longen en het netvlies. (2)
Het is een zeldzame ziekte waarvan de prevalentie (aantal gevallen in een bepaalde populatie op een bepaald moment) 1 / 8 tot 000 / 1 mensen bedraagt. (15)
Symptomen
De klinische manifestaties geassocieerd met tubereuze sclerose van Bourneville variëren afhankelijk van de aangetaste organen. Bovendien variëren de symptomen die met de ziekte gepaard gaan sterk van persoon tot persoon. Met symptomen variërend van mild tot ernstig.
De meest voorkomende symptomen van deze ziekte zijn epileptische aanvallen, cognitieve en gedragsstoornissen, huidafwijkingen, enz. De organen die het vaakst worden aangetast zijn: de hersenen, het hart, de nieren, de longen en de huid.
De ontwikkeling van kwaadaardige (kankerachtige) tumoren is mogelijk bij deze ziekte, maar is zeldzaam en treft vooral de nieren.
De klinische symptomen van de ziekte in de hersenen zijn afkomstig van aanvallen op verschillende niveaus:
– schade aan corticale knobbeltjes;
– ependymale knobbeltjes (SEN);
- gigantische ependymale astrocytomen.
Ze resulteren in: de ontwikkeling van mentale retardatie, leermoeilijkheden, gedragsstoornissen, agressiviteit, aandachtsstoornissen, hyperactiviteit, obsessief-compulsieve stoornissen, enz.
Nierbeschadiging wordt gekenmerkt door de ontwikkeling van cysten of angiomyolipomen. Deze kunnen leiden tot nierpijn en zelfs nierfalen. Als hevige bloedingen merkbaar zijn, kan dit het gevolg zijn van ernstige bloedarmoede of hoge bloeddruk. Andere, meer ernstige maar zeldzame gevolgen kunnen ook zichtbaar zijn, met name de ontwikkeling van carcinomen (tumor van de samenstellende cellen van het epitheel).
Oogbeschadiging kan vergelijkbaar zijn met zichtbare vlekken op het netvlies, waardoor visuele stoornissen of zelfs blindheid ontstaan.
Huidafwijkingen zijn talrijk:
– hypomelanische macules: die leiden tot het verschijnen van lichte vlekken op de huid, overal op het lichaam, als gevolg van een tekort aan melanine, een eiwit dat de huid kleur geeft;
– het verschijnen van rode vlekken op het gezicht;
– verkleurde plekken op het voorhoofd;
– andere huidafwijkingen, afhankelijk van persoon tot persoon.
Longlaesies zijn aanwezig bij 1/3 van de patiënten met een lichte vrouwelijke dominantie. De bijbehorende symptomen zijn dan min of meer ernstige ademhalingsmoeilijkheden.
De oorsprong van de ziekte
De oorsprong van de ziekte is genetisch en erfelijk.
Transmissie omvat mutaties in de TSC1- en TSC2-genen. Deze interessante genen spelen een rol bij de vorming van eiwitten: hamartine en tuberine. Deze twee eiwitten maken het mogelijk om via een interactief spel celproliferatie te reguleren.
Patiënten met de ziekte worden geboren met ten minste één gemuteerde kopie van deze genen in elk van hun cellen. Deze mutaties beperken vervolgens de vorming van hamartine of tubertine.
In de context waarin de twee kopieën van het gen zijn gemuteerd, verhinderen ze de productie van deze twee eiwitten volledig. Dit eiwittekort stelt het lichaam dus niet meer in staat de groei van bepaalde cellen te reguleren en leidt in die zin tot de ontwikkeling van tumorcellen in verschillende weefsels en/of organen.
Risicofactoren
De risicofactoren voor het ontwikkelen van een dergelijke pathologie zijn genetisch bepaald.
De overdracht van de ziekte is inderdaad effectief via een autosomaal dominante modus. Ofwel, het gemuteerde gen van belang bevindt zich op een niet-seksueel chromosoom. Bovendien is de aanwezigheid van slechts één van de twee kopieën van het gemuteerde gen voldoende om de ziekte te laten ontstaan.
In die zin heeft een persoon met een van deze twee ouders die aan de ziekte lijdt een risico van 50% om het zieke fenotype zelf te ontwikkelen.
Preventie en behandeling
De diagnose van de ziekte is in de eerste plaats differentieel. Het is gebaseerd op atypische fysieke criteria. In de meeste gevallen zijn de eerste kenmerkende symptomen van de ziekte: de aanwezigheid van terugkerende epileptische aanvallen en vertragingen in de ontwikkeling van de patiënt. In andere gevallen leiden deze eerste tekenen tot huidvlekken of de identificatie van een harttumor.
Na deze eerste diagnose zijn aanvullende onderzoeken essentieel om de diagnose al dan niet te valideren. Waaronder:
– een hersenscan;
– een MRI (Magnetic Resonance Imaging) van de hersenen;
– een echo van het hart, de lever en de nieren.
De diagnose kan effectief zijn bij de geboorte van het kind. Anders is het belangrijk dat het zo snel mogelijk wordt uitgevoerd om de patiënt zo snel mogelijk over te nemen.
Momenteel is er geen remedie voor de ziekte. De bijbehorende behandelingen zijn daarom onafhankelijk van de symptomen die door elk individu worden gepresenteerd.
Meestal worden anti-epileptica gegeven om aanvallen te beperken. Daarnaast worden ook medicijnen voorgeschreven voor de behandeling van tumorcellen van de hersenen en de nieren. In het kader van gedragsproblemen is een specifieke behandeling van het kind noodzakelijk.
Behandeling van de ziekte is meestal langdurig. (1)